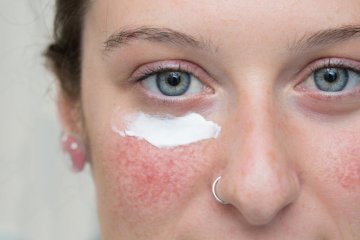
Atopowe zapalenie skóry to nawracająca, przewlekła choroba zapalna skóry, która najczęściej występuje u dzieci, choć dotyka też niektórych dorosłych. Wspomniane schorzenie objawia się świądem i czerwonymi plamami, zwykle na twarzy, nogach i ramionach. Sprawdź, jak diagnozuje się wyprysk atopowy!
AZS - przyczyny powstawania
Patofizjologia atopowego zapalenia skóry obejmuje czynniki środowiskowe, podwyższony poziom przeciwciał IgE, dysfunkcję bariery naskórkowej i nieprawidłową reakcję immunologiczną komórek. Mutacje genu dla fligrany są powiązane z ciężkim stadium wyprysku atopowego z powodu odwodnienia, zmian pH i prawdopodobnego wzrostu przeznaskórkowej utraty wody.
Należy również uwzględnić rolę środowiska i wpływ chemikaliów, takich jak substancje zapachowe, ostre detergenty, unoszący się w powietrzu formaldehyd i konserwanty. Stosowanie silnych alkalicznych substancji w kosmetykach pielęgnacyjnych mogą niekorzystnie wpływać na pH skóry, wywołując zapalny. Warto także wspomnieć o drobinkach zanieczyszczeń, które silnie pobudzają układ odpornościowy.
Wyprysk atopowy - popularne teorie
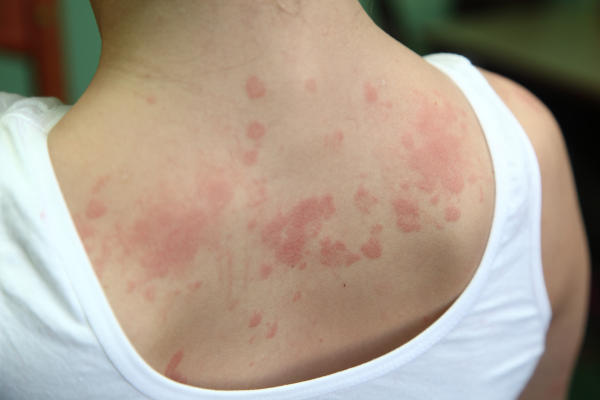
Atopowe zapalenie skóry wynika z szeregu interakcji gen-środowisko i gen-gen. Większość ekspertów twierdzi, że wspomniane schorzenie ma podłoże genetyczne. Badacze zaproponowali dwie teorie wyjaśniają objawy AZS, przy czym pierwsza z nich przyczynę upatruje we wrodzonym zaburzeniu immunologicznym prowadzącym do wzrostu przeciwciał IgE, a następnie przerwaniu bariery nabłonkowej.
Zgodnie z drugą teorią, rozpad bariery naskórkowej poprzedza stan zapalny, a wewnętrzny ubytek komórek naskórka prowadzi do przerwania integralności bariery skórnej. Brak równowagi cytokin Th2 do Th1 może modyfikować komórkową odpowiedź immunologiczną, jednocześnie sprzyja nadwrażliwości IgE. Zwolennicy tej teorii twierdzą, że główna przyczyna atopowego zapalenia skóry tkwi w defektach genetycznych filagryny, czyli grupy białek strukturalnych. Ponadto naukowcy zwracają tutaj uwagę na podwyższoną aktywność enzymu chymotryptycznego warstwy rogowej.
AZS - diagnoza
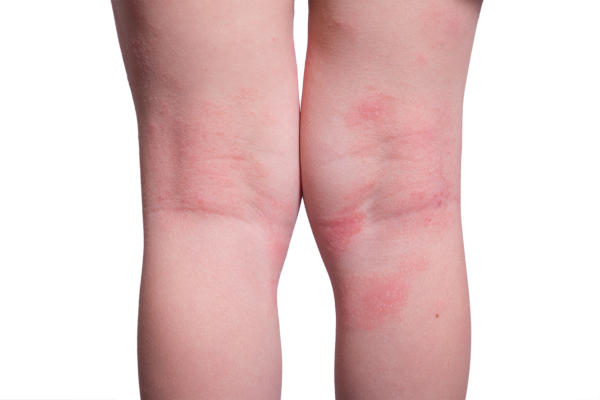
Obecnie nie ma wiarygodnego biomarkera, który pozwoliłby odróżnić atopowe zapalenie skóry od innych jednostek chorobowych. Najczęściej zwraca się tutaj uwagę na poziom przeciwciał IgE w surowicy. Do chorób współistniejących zaliczamy: zapalenie błony śluzowej nosa i spojówek, astmę, alergie i alergiczny nieżyt nosa. Wypryskowi atopowemu mogą również towarzyszyć zaburzenia snu, depresja i otyłość.
Niepotwierdzona hipoteza dotycząca higieny sugeruje, że zmniejszona ekspozycja na czynniki zakaźne we wczesnym dzieciństwie zwiększa ryzyko AZS i autoimmunizacji na białka własne. Przebieg wyprysku atopowego w dużej mierze zależny jest od zachowania pacjenta. Nawykowe drapanie może prowadzić do grudek i charakterystycznych blaszek z lichenizacją.
Objawy + wywiad kliniczny
Atopowe zapalenie skóry objawia się intensywnym świądem, zgrubieniem i przerostem naskórka, a także przewlekłymi wypryskowymi zmianami skórnymi. Wspomnianym symptomom zwykle nie towarzyszy gorączka, ani inne dolegliwości ogólnoustrojowe. Ich obecność powinna skłonić specjalistę do upatrywania przyczyny w nadkażeniu bakteryjnym.
Atopowe zapalenie skóry wymyka się prostej definicji, ponieważ objawy mogą się różnić w zależności od wieku pacjenta i stopnia zaawansowania choroby. Zmiany mogą być przewlekłe, ostre lub podostre, co ważne mogą się nasilać pod wpływem manipulacji, podrażnień, alergii lub infekcji. Na ostre zmiany wskazuje dokuczliwe swędzenie skóry, pęcherze i zaczerwienie. Egzema w fazie podostrej objawia się pieczeniem, oparzeniem, łuszczeniem i pękaniem skóry, a także kłuciem, zaczerwieniem, bólem i niewielkim lub umiarkowanym świądem.
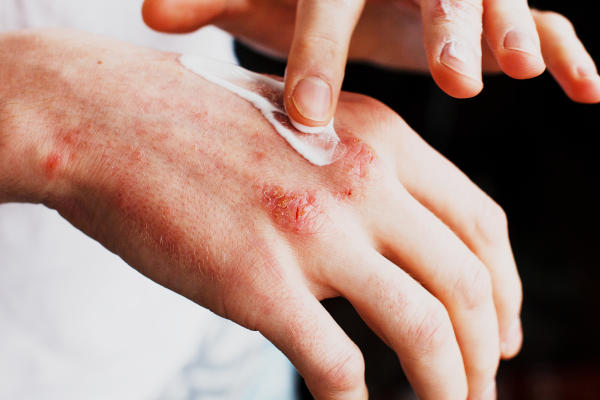
Pacjenci, cierpiący na przewlekłe atopowe zapalenie skóry, skarżą się najczęściej na otarcia, pęknięcia, zmarszczki i zgrubienie skóry. Wspomnianym objawom towarzyszy umiarkowany lub intensywny świąd.
W egzemie dziecięcej zmiany skórne występują zazwyczaj na plecach, policzkach lub skórze głowy, przy czym w cięższych przypadkach mogą pojawić się strupy, wysięk surowiczy lub pęcherzyki. Zmiany u dzieci mają mniejszy wysięk, często przyjmują postać lichenizowanych blaszek w zgięciu łokciowym i podkolanowym, a także w okolicy nadgarstków, szyi i kostek.
Kryteria Hannifina - Rajki
Rozpoznanie wyprysku atopowego opiera się na obserwacji charakterystycznych objawów klinicznych choroby. Tradycyjnie stosuje się tutaj kryteria Hannifina-Rajki.
Duże kryteria (potrzeba 3 lub więcej) są następujące:
- lichenizacja (liszowacenie) w zgięciach łokciowych i kolanowych,
- typowa morfologia i rozmieszczenie zmian skórnych,
- zmiany na twarzy i plecach,
- przewlekłe lub stale nawracające zapalenie skóry,
- osobista lub rodzinna historia atopii (atopowe zapalenie skóry, astma, alergiczny nieżyt nosa).
Pacjent AZS musi też spełniać przynajmniej 3 małe kryteria:
- nietolerancja pokarmowa,
- podwyższony poziom przeciwciał IgE (immunoglobuliny typu E),
- rybia łuska,
- niealergiczne zapalenie skóry dłoni,
- rogowacenie przymieszkowe/akcentacja mieszków włosowych,
- nawracające zapalenie spojówek,
- infekcje skórne,
- zaćma,
- zapalenie czerwieni wargowej,
- bladość lub rumień twarzy,
- natychmiastowa reaktywność testu skórnego (typu I),
- wyprysk sutków,
- swędzenie podczas pocenia się,
- stożek rogówki,
- podoczodołowy fałd Dennie-Morgana,
- nietolerancja wełny,
- rogowacenie naskórka,
- hiperliniowość dłoni,
- suchość skóry,
- rogowacenie mieszkowe,
- łupież biały,
- patologiczne ciemne kręgi wokół oczu,
- dermografizm biały (po potarciu naskórka pojawiają się widoczne, białe smugi).
W trakcie wizyty lekarz powinien ocenić cechy diagnostyczne AZS, rozległość i nasilenie wyprysku oraz kliniczne objawy wtórnej infekcji.
Około 230 milionów ludzi na całym świecie cierpi na atopowe zapalenie skóry, przy czym wskaźnik chorobowy wynosi >15 proc., szczególnie w bogatszych krajach. W grupie ryzyka znajdują się osoby z katarem siennym, alergiami pokarmowymi i astmą.
PRZECZYTAJ RÓWNIEŻ:
Atopowe zapalenie skóry - przebieg choroby [CZĘŚĆ 2/4]
Atopowe zapalenie skóry - leczenie i pielęgnacja [CZĘŚĆ 3/4]